Herr Prof. Zechner, Sie haben seit knapp einem Jahr ein in Europa erstmals 2018 auf der EAO in Wien vorgestelltes Gerät zur navigierten Implantation auf der Klinik im Einsatz. Was hat Sie bewogen, ein solches Gerät anzuschaffen?
Ich habe, so wie bei der statischen Navigation auch, Vor- und Nachteile gesehen. Wir hatten festgestellt, dass wir unter bestimmten Voraussetzungen nicht die notwendige Genauigkeit hinbekommen, die wir in bestimmen Fällen benötigen, und haben in dem neuen System hierfür eine Chance gesehen. Das Ziel ist, den Behandlungsablauf in mehrfacher Hinsicht weiterzuentwickeln – egal ob das jetzt zeitlich, qualitativ oder präzisionstechnisch ist. Das treibt uns an, und das ist unsere Motivation.
Welche Entwicklung hat die navigierte Implantation aus Ihrer Sicht hinter sich?
Die navigierte Implantatsetzung hat für mich erkennbar zu Beginn meiner Karriere Ende der 90er Jahre mit zwei Wegen begonnen: Einerseits der statischen Führung während der Implantation und andererseits gab es erste Versuche einer kleinen, israelischen Firma, die Implantatsetzung in Echtzeit navigiert durchzuführen. Aber das technische Umfeld war damals noch nicht so weit. Ursprünglich kam ja diese Entwicklung aus dem militärischen Bereich, wo es immer schon ein hohes Interesse gegeben hat, dreidimensionale Dinge in Echtzeit zu erfassen und auszuwerten. Zunächst wurde also die statische Implantation mittels 3D Planung und Bohrschablone erfolgreich in den Markt eingeführt. In den letzten vier bis fünf Jahren ist dann in Amerika die Echtzeitnavigation zur Serienreife entwickelt worden – in den verschiedensten medizinischen Bereichen, aber auch für die Zahnheilkunde. Da gibt es die Firma X-Nav Technologies mit dem Gerät X-Guide, dessen Genauigkeitsbereich der statischen Implantatnavigation ebenbürtig ist, in manchen Fällen vielleicht auch überlegen. Aber das müssen wir erst mit Studien belegen und in Erfahrung bringen.
Was können Sie nun nach den ersten 12 Monaten Erfahrung zum System sagen?
Es gibt Vorteile und ein paar Herausforderungen. Ein Vorteil ist definitiv, dass wir sehr viel schneller reagieren können als mit einer statischen Implantatschablone. Es ist auch kostengünstiger als jedes Mal eine 3D gedruckte oder CADCAM gefertigte Schablone für jede Operation anfertigen zu lassen, selbst, wenn das hier im Haus geschieht. Der Planungsaufwand an und für sich ist bei beiden Methoden annähernd gleich. Doch der vorbereitende Aufwand, um überhaupt so weit zu kommen, dass man planen kann, ist geringer. Man braucht keine CT Schablone mehr, um damit ins CT gehen. Man braucht bei der OP einen Referenzclip, der angepasst wird und ist damit sozusagen schon einen Schritt weiter. Dadurch braucht man nicht mehr ein bis zwei Wochen zuzuwarten, um operieren zu können, sondern im Extremfall nur wenige Stunden. Wenn man das organisatorisch im Griff hat, so ist das eine Beschleunigung des Verfahrens.
Gibt es weitere Vorteile?
Ein weiterer Vorteil, den ich aus chirurgischer Sicht sehe, ist, dass ich leichter Fälle lösen kann, bei denen auch zusätzliche – vor allem augmentative – Maßnahmen erforderlich sind. Wenn man Implantate im atrophen Bereich setzt, kann es notwendig sein, simultan eine GBR, einen Resorbtionsschutz oder auch ein Bonespreading respektive Bonecondensing durchzuführen. Das ist zwar grundsätzlich mit beiden Techniken möglich. Allerdings unterstützt die dynamische Navigation sowohl durch die Bilder von kleinen Weichteillappen wie auch einer großen Übersicht am Bildschirm sowie im Operationsgebiet den Behandlungsablauf. Ich kann durch eine bessere Übersicht, durch einen höheren Informationsstand zum jeweiligen Implantatempfängerbett gezielter meine zusätzlichen Maßnahmen auswählen.
Wie könnte dazu ein konkretes Beispiel aussehen?
Ein Einzelimplantat wird gesetzt, das ich bei der statischen Navigation grundsätzlich transgingival setzen würde. Ich habe durch die Planung eine hohe Genauigkeit, vor allem dann, wenn diese zahngestützt ist. Aber im Falle von minimalen Abweichungen oder medizinischen Besonderheiten durch knöcherne Einziehungen habe ich weniger Einsicht auf den Operationssitus. Ich kann bei beiden Systemen einen kleinen Lappen bilden, was eigentlich eine relative Voraussetzung bei der dynamischen X-Guide Navigation ist und sehe direkt auf das Operationsgebiet. Das lässt mich entscheiden, ob ich beispielsweise mehr Knochen benötige oder welchen Weg wähle ich, um an der Außenseite mehr Knochen zu bekommen. Ich habe auf diese Weise mehr Übersicht und in beiden Fällen eine dreidimensionale Darstellung des Operationsgebietes. Ich kann zum Beispiel feststellen, dass ich nach der Erstbohrung ein bisschen weiter nach palatinal muss. Und ein solches Vorgehen kann ich bei der dynamischen Navigation interoperativ sehr leicht umplanen. Dies ist eine Möglichkeit, die ich bei der statischen Navigation nicht habe, denn da liegt die Schablone bereits gedruckt vor mir.
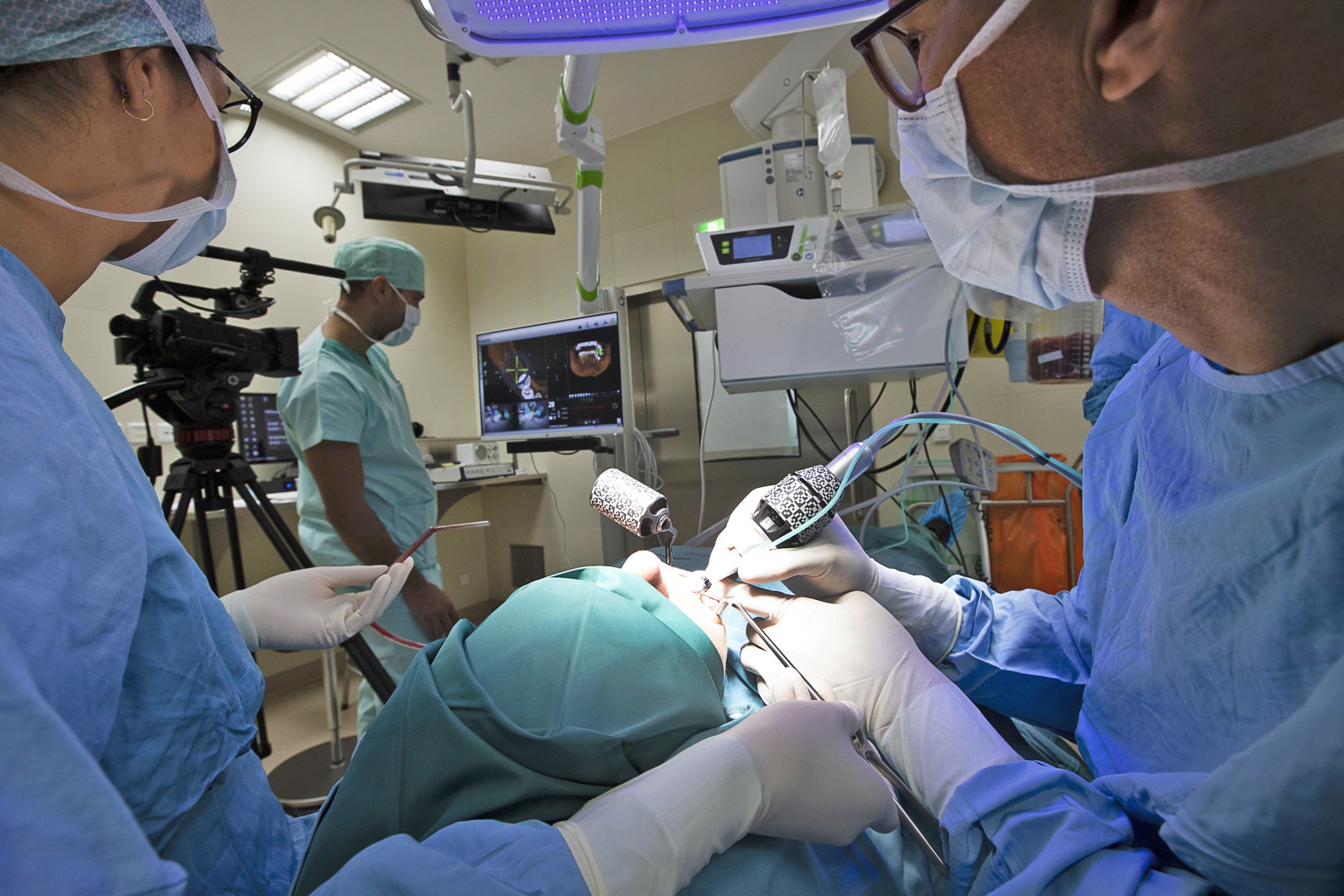
Welches sind die Bedingungen für ein solches Vorgehen?
Die Grundvoraussetzung für beide Verfahren ist eine dreidimensionale radiologische Diagnostik, ein DVT oder CT und idealerweise ein Intraoralscan der Zahnsituation. Bei der Planung selbst gibt es eine sehr hohe Genauigkeit, aber eben nicht eine hundertprozentige. Ich muss mich daher darauf einstellen, dass intraoperativ der Situs ein wenig anders aussieht: ob das jetzt narbige Einziehungen oder unterschiedliche Knochenverhältnisse sind, ob das minimale Divergenzen sind oder ob sich bei der statischen Navigation durch eine ein- bis zweimonatige Dauer noch eine Veränderung des Operationsgebiet ergeben könnte- Es kommt mitunter vor, dass die Situation sich bei der OP anders darstellt, als ich sie zuvor in Planung gehabt habe.
Aber sind dies Grenzfälle?
Nein, das sind keine Grenzfälle. Hundertprozentig ist es nie.
Was haben Sie bisher in so einem Fall der statischen Implantatplanung gemacht?
Je nachdem, wann das Problem auftritt, müsste man die Bohrschablone weglassen und manuell übersteuern. Dies setzt jedoch voraus, dass man ausreichende chirurgische Erfahrung und dass man die entsprechende implantologische Erfahrung hat, so dass man das System jederzeit kontrollieren kann. Das gilt natürlich für jedes System. Bei der statischen Navigation gehe ich grundsätzlich davon aus, dass ich die OP transgingival machen kann und gar keinen Lappen aufzuklappen muss. Bei der dynamischen könnte ich das auch tun, doch macht man dies aus diversen Überlegungen meist nicht. Meistens macht man sehr wenig auf, sodass es für den Patienten eine sehr schonende Maßnahme ist. Man bekommt durch dieses Vorgehen einen Informationsgewinn und schafft so einen erweiterten Handlungsfreiraum. Wenn nötig kann ich jederzeit eine zusätzliche Maßnahme durchführen. Diese Validierungsfunktion des Operateurs ist bei beiden Systemen notwendig, aber bei der dynamischen leichter, weil der optische Zugang durch das Fehlen der Schablone begünstigt ist.
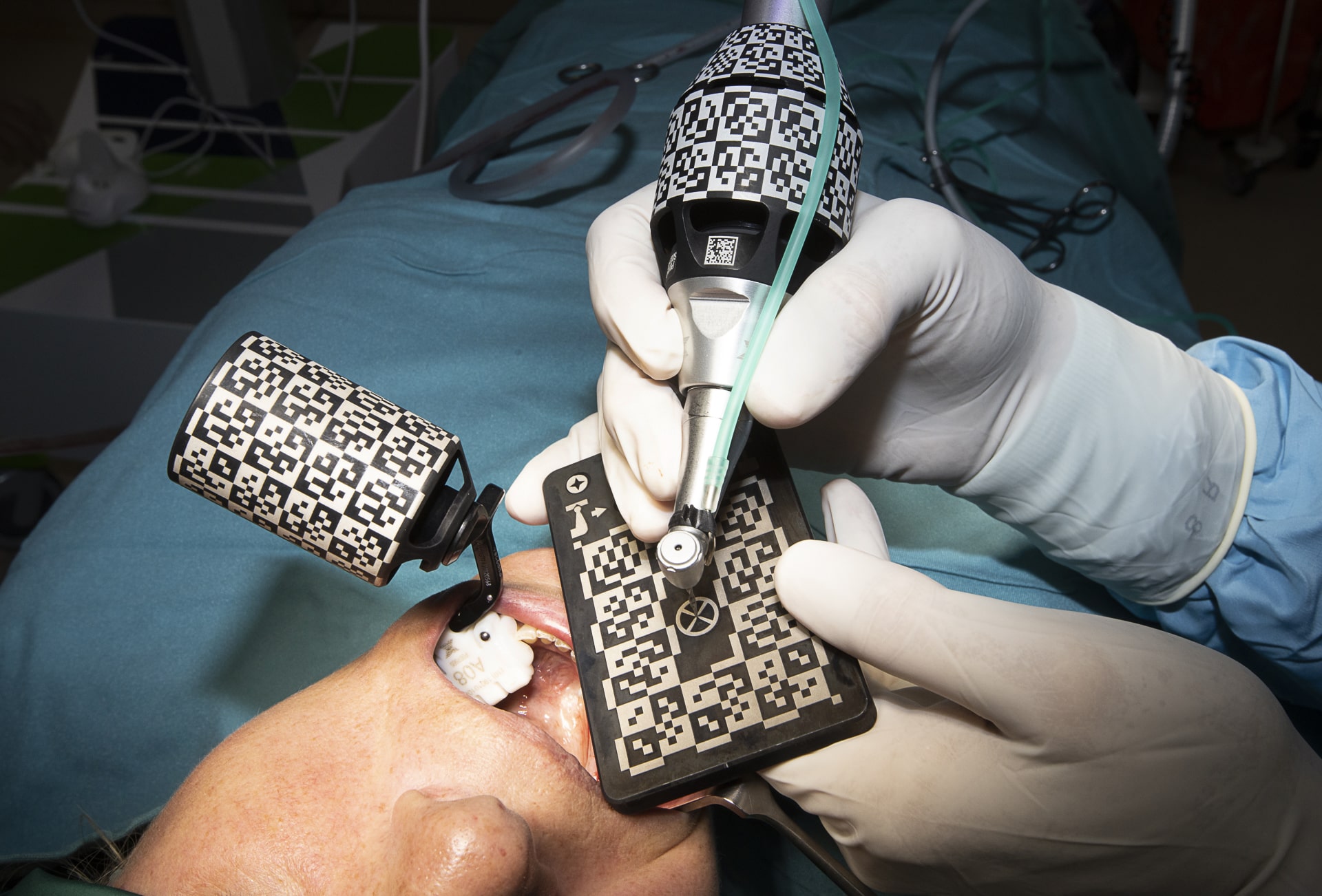
Das heißt…
Dennoch gibt es nicht nur Vorteile bei der dynamischen Navigation und Nachteile bei der statischen Navigation. Es ist wirklich ein Abschätzen der richtigen Indikation für die richtige Patientenherausforderung. Ein anderes Beispiel: Ich will sehr gerne augmentationsvermeidend arbeiten. Das heißt, wenn es möglich ist, dann hat der Patient eine schnellere Behandlung durch die Vermeidung eines Knochenaufbaus, wie zum Beispiel mittels Sinuslift. Nun ist es so, dass sich bei einer einseitig terminalen Lücke einen relativ großen Hebel durch eine Schablone habe, die auf der anderen Seite nur noch durch wenige Zähne abgestützt wird. Mir genügt bei der dynamischen Navigation eigentlich die Auflage auf drei bis vier Zähnen, um den Referenzkörper zu fixieren. Ich habe damit eine sehr hohe Genauigkeit beim System, das auch während der Operation durch Zwischenschritte validiert werden kann. Bei einer statischen Navigation habe ich eine Schablone, die zwar auch auf dem Gaumen aufreiten kann, aber eine relativ große Winkelabweichung zur Gegenseite – das Kippmoment. Aus eigenen Studien wissen wir: je dicker die Schleimhaut ist und je weniger Zähne da sind, weicht die Genauigkeit pro Millimeter Schleimhauthöhe um 0,4 Millimeter ab, was sich gerade bei hohen Schleimenhautdicken besonders auswirken kann. Gerade dann, wenn ich durch einen großen Winkel einen Rotationsfehler bekomme, bin ich beim letzten Implantat ungenauer. Bei einer dynamischen Navigation, wo ich auch durch Anfahren von anatomischen Punkten überprüfen kann, ob die Genauigkeit, die proklamiert ist, auch eingehalten wird, habe ich diesen Winkelfehler nicht mehr.
Ist die Navigation somit immer angebracht?
Nicht immer macht die Verwendung einer Navigation Sinn. Ich verwende ein Navigationssystem dann, wenn es eine Indikation dafür gibt. Es ist nicht unbedingt notwendig einen Einzelzahn zu navigieren. Doch handelt es sich um einen komplexen Einzelzahnfall dann sehr gerne, weil ich die prothetische Position oder das vorhandene Knochenmaterial noch besser ausnutzen kann. Ist es ein breiter Knochen vorhanden und gibt es einen prothetisch großen Freiraum, dann sehe ich keine Notwendigkeit den finanziellen und letztlich auch behandlungstechnisch höheren Aufwand zu betreiben. Klar ist, dass es nach wie vor eine Berechtigung gibt für manuell geführte, statische Implantatsetzungen und für ein dynamisches System. Denn jedes System kostet natürlich Geld. Die Anschaffung ist teurer. Die Flexibilität danach ist aber größer. Das heißt, auch hier gilt es Kosten-Nutzen-Rechnungen anzustellen und letztlich entsprechend für Patienten und Behandler auszuwählen. Es ist mir ganz wichtig festzuhalten, dass diese verschiedenen Zugänge ihre Berechtigung haben.
Doch es geht ja nicht nur um Geld, sondern auch um den Patienten. Ist für eine Implantation ein 3D Röntgen aus Ihrer Sicht eine Voraussetzung?
Nein, das 3D Röntgen ist keine Conditio sine qua non. Kann man dem Patienten eine strahlenhygienische Exposition ersparen, so tut man dies auch. 3D Röntgen nur dann, wenn es eine konkrete Fragestellung gibt: liegt vielleicht ein Naheverhältnis oder eine korrekte Implantatposition vor, die nicht mit einem 2D Röntgen überprüft werden kann? Im Klartext: Ich bin ein absoluter Gegner davon, einen Patienten einer Strahlenexposition eines 3D Röntgens auszusetzen, wenn es nicht wirklich notwendig ist. Daher muss die Indikation dafür da sein, bei welcher der Patient oder der Behandler für den Patienten einen Nutzen daraus zieht. Ich kann nicht sagen, ich navigiere auf jeden Fall, weil es für mich angenehmer ist, sondern es ist eine Entscheidung aus medizinischen Gründen – einschließlich der Strahlenhygiene – sich für einen Behandlungsweg zu entscheiden, der ein 3D Protokoll braucht.
Was wäre so ein Beispiel, wo Sie einen konkreten Nutzen für eine dynamisch navigierte Implantation sehen würden?
Ich erkläre Patienten, die Antikoagulantien nehmen, sehr häufig, dass ein Vorteil der Navigation darin besteht, dass wir weniger oder gar nicht mehr aufklappen müssen. Es kann auch ein Vorteil sein, sich für ein transgingivales Vorgehen zu entscheiden, auch wenn der Patient genug Knochen hätte. Einfach, weil er den Vorteil hat, nicht seine Gerinnungsmedikation umstellen zu müssen. Bei Standardsituationen, die kein besonderes Vorgehen erfordern, werde ich dem Patienten sicher kein 3D Röntgen anzutun. Ich warne auch immer ein bisschen davor, einem System zu sehr zu vertrauen, weil dann die Kontrollfunktion, die ich vorher angesprochen habe, wegfällt und letztlich der Patient oder der Behandler nichts davon hat. Das sind sehr komplexe, technisch ausgefeilte Systeme, die sehr viel können, aber auch techniksensitiv sind. Wenn techniksensitiv bedeutet, dass es, wenn man einen Prozess nicht mehr versteht und beherrscht, zu Fehlern kommen kann. Diese sind schlussendlich jedoch nicht dem System anzulasten, sondern dem Nutzer. Das System dient der Unterstützung, aber es ist nicht der Hauptverantwortliche für das Gelingen der Operation ist. Doch dies ist allerdings grundsätzlich systemunabhängig.
Vor kurzem haben Sie das Gerät live gezeigt…
Im Rahmen der letzten ÖGI Tagung haben wir eine LiveOP mit dem X-Guide gezeigt, um die Erfahrung an die Kollegenschaft weiter zu gegeben. Das System ist auch auf ein breites Interesse gestoßen, weil es einen erkennbaren Innovationscharakter hat und es bei entsprechender Anwendung Vorteile bietet.
Welche weiteren konkreten Vorteile der dynamischen Navigation aus der Praxis können Sie nennen? Wie sieht es mit der Wirtschaftlichkeit des Gerätes aus?
Ein Beispiel war ein im Knochen verbliebenes Wurzelfüllmaterial, das wir bislang in zwei Schritten herausoperiert haben: Zunächst einen Schritt zur Entfernung des Fremdkörpers und dann einen Schritt zur Implantatsetzung. Dies kann man jetzt mit einer präzisen 3D Planung und intraoperativen Führung viel vorhersagbarer entfernen und dabei gleichzeitig das Knochenlager nicht so zu kompromittieren, dass wir nicht auch gleich ein Implantat setzen können. Das erspart dem Patienten ganz konkret einen zweiten Eingriff und möglicherweise auch Kosten. Dies bringt uns zum Sichtwort „Wirtschaftlichkeit“: Auch, wenn der Eingriff für sich mehr kostet, kostet es im Gesamtablauf weniger. Es ist übrigens ein Thema, das ich immer wieder aufbringe. Die Kostenwahrheit beschränkt sich nicht nur auf einen Tag, sondern letztlich auf ein ganzes Konzept. Wenn ich jetzt einen Knochenaufbau vermeiden kann, dann sind die gesamten Behandlungskosten niedriger und der Zeitaufwand geringer. Von beidem profitiert natürlich auch der Patient.
Spielt bei der Wirtschaftlichkeit auch der Aspekt der Behandlungsstuhlzeit mit hinein?
Die Stuhlzeit wird mit der Methode insofern verkürzt, dass man keine Abformungen mehr braucht, wie z.B. für eine 3D Röntgenschablone. Man braucht mehr Planungszeit im Hintergrund. Das kann man sich dann als Behandler freier einteilen. Ich habe das bei mir selbst so gelöst, dass ich die Planungen in Zeiten verlege, wo mir zum Beispiel ein Patient ausfällt oder ich am Abend meine Ruhe habe.
…und wie sieht es mit den Nachteilen aus?
Es gibt natürlich ein paar Einschränkungen. Das eine sind die Kosten, vor allem die Anschaffungskosten. Und im Weiteren die Einarbeitungszeit des Behandlers. Es gibt natürlich eine Lernkurve, die durchschritten werden muss. Aber das ist natürlich bei allen technischen Systemen so. Das ist eine Eigenheit, aber sicher kein Nachteil. Sie sehen, ich muss mich schon anstrengen echte Nachteile zu finden (lacht).