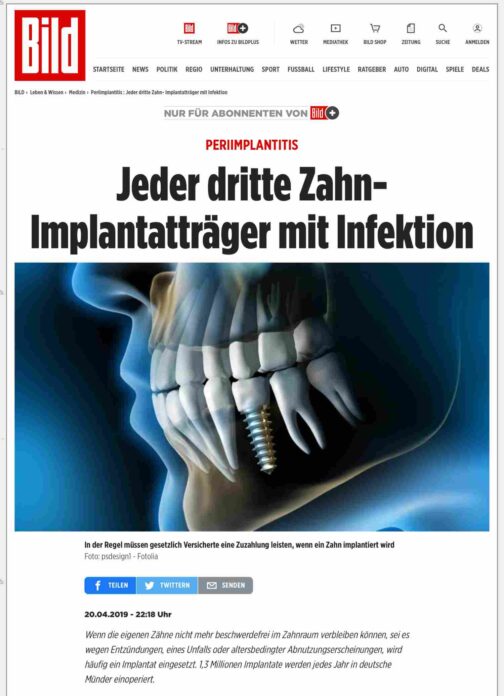
 Grundlage der BILD Schlagzeile war keine Meinungsumfrage, sondern die größte Meta-Analyse, die es zu periimplantären Erkrankungen gibt – von Derks und Tomasi, immer wieder auf internationalen Fachkongressen zitiert: 22 Prozent aller Implantat-Träger entwickeln eine Periimplantitis, 43 Prozent eine Perimukositis. Was wäre, wenn genau dieses Problem lösbar wäre?
Grundlage der BILD Schlagzeile war keine Meinungsumfrage, sondern die größte Meta-Analyse, die es zu periimplantären Erkrankungen gibt – von Derks und Tomasi, immer wieder auf internationalen Fachkongressen zitiert: 22 Prozent aller Implantat-Träger entwickeln eine Periimplantitis, 43 Prozent eine Perimukositis. Was wäre, wenn genau dieses Problem lösbar wäre?

Herr Waldner, auf Ihrer letzten Pressekonferenz in Zürich im Februar haben Sie „Symbionic Teeth“ vorgestellt. Was steckt hinter diesem Begriff – und warum sagen Sie nicht einfach „Zahnimplantate“?
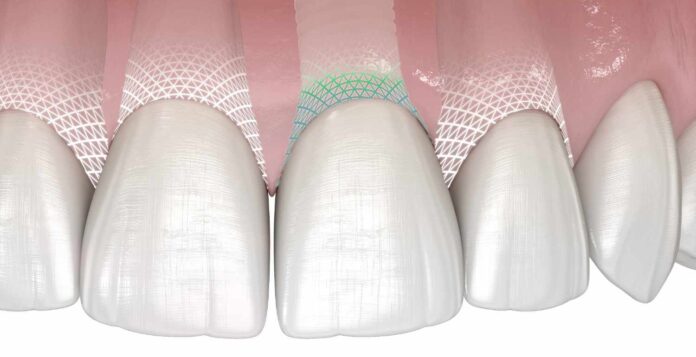
Symbionic Teeth sind keine Zahnimplantate im klassischen Sinne, sondern vielmehr deren konsequente Weiterentwicklung. Symbionic Teeth zeichnen sich durch ein entscheidendes Merkmal aus: Im Weichgewebe bilden sie eine mukosale Schutzbarriere aus. Voraussetzung dafür ist, dass Weichgewebe mit dem transmukosalen Halsbereich von Symbionic Teeth verwächst – anstatt sich wie bei Zahnimplantaten nur anzulagern. Die mukosale Schutzbarriere kann dauerhaft verhindern, dass Plaque und Bakterien tief in die Gewebe migrieren.
Es gibt aber auch Implantathersteller, die das von ihren Produkten behaupten. Wodurch unterscheiden sich Symbionic Teeth wirklich?
Dass es bei heutigen Zahnimplantaten, egal aus welchem Design oder Material, lediglich zu einer Anlagerung des Weichgewebes – aber zu keinem Verwachsen – kommt, ist keine Meinung von uns als Hersteller, sondern wird auf großen wissenschaftlichen Fachkongressen immer wieder gezeigt. Auch histologisch lässt sich nachweisen: Bei Zahnimplantaten gibt es keine echte Gewebeintegration im transmukosalen Bereich. Mit Symbionic Teeth haben wir genau das verändert. Zwei unabhängige, universitäre Langzeitstudien zeigen, dass aufgrund der mukosalen Schutzbarriere herausragende Ergebnisse mit Symbionic Teeth erreichbar sind.
Welche Vorteile bietet die mukosale Schutzbarriere klinisch?
Es geht um Periimplantitis – die größte biologische Komplikation in der dentalen Implantologie. Der Ablauf ist immer derselbe: Bakterien durchbrechen die erste Verteidigungslinie im Weichgewebe und es entsteht eine Mukositis, die oftmals noch reversibel ist. Erreicht die Erkrankung den Knochen, haben wir eine Periimplantitis – welche schwer bis gar nicht behandelbar ist und irreversible Schäden verursacht. Die mukosale Schutzbarriere ist die entscheidende mechanische Verteidigungslinie, die genau diesen Weg, über den Bakterien typischerweise in die Gewebe eindringen, unterbricht. Nicht perfekt, aber nachweislich wirksam. In den erwähnten Langzeitstudien wurde über neuneinhalb respektive zwölf Jahre kein einziger Fall von Periimplantitis beobachtet.
Welche Studien sind das konkret?
Zum einen gibt es eine klinische Langzeitstudie der Universität Düsseldorf, von einer Arbeitsgruppe um Prof. Dr. Jürgen Becker, in welcher nach neuneinhalb Jahren kein Fall von Periimplantitis bei der untersuchten Symbionic-Teeth-Kohorte beobachtet wurde. Zum anderen gibt es eine klinische Langzeitstudie der Medizinischen Universität Graz, wo ein Team die Ergebnisse von Symbionic-Teeth-Versorgungen, die in zwei Privatpraxen in Österreich und Griechenland durchgeführt wurden, ausgewertet hat. Der Beobachtungszeitraum beträgt bei dieser Studie bis zu zwölf Jahre. Es wurden darin explizit kompromittierte Patienten inkludiert – also genau jene, bei denen das Risiko von Komplikationen besonders hoch ist.
Wie gravierend ist das Problem mit Periimplantitis bei Zahnimplantaten tatsächlich?
Die größte Meta-Analyse dazu stammt von Derks und Tomasi – eine der meistzitierten Publikationen zu periimplantären Erkrankungen, präsentiert auf zahlreichen internationalen Fachkongressen und diskutiert bis hin zur Bild-Zeitung. Das Ergebnis dieser Analyse: 22 Prozent Periimplantitis und 43 Prozent Mukositis über alle Implantatmarken hinweg. Das ist keine Meinung – das ist die Realität des Marktes.
Viele Kollegen werden jetzt einwenden: Aber meine Implantate haben eine Überlebensrate von 95 Prozent. Warum sollte ich umsteigen?
Die Überlebensrate („Survival Rate“) und Gesundheit sind zwei sehr verschiedene Dinge. Survival bedeutet lediglich: Das Implantat sitzt noch im Knochen. Ein Implantat mit 20 oder 30 Prozent Knochenabbau und aktiver Entzündung entspricht demnach der Definition von Survival. Die Überlebensrate sagt nichts darüber aus, wie viele Patienten über die Zeit biologische Komplikationen entwickeln. Wenn man das einmal verstanden hat, relativiert sich die 95-Prozent-Aussage deutlich.
Bedeutet das, dass Zahnärzte, die jahrzehntelang konventionelle Implantate gesetzt haben, etwas falsch gemacht haben?
Nein, absolut nicht. In der Medizin war zu jeder Zeit das State-of-the-Art, was technologisch zu dieser Zeit möglich war. Zahnimplantate haben Millionen von Patienten geholfen und das sehr erfolgreich. Die Frage ist nicht, was man in der Vergangenheit hätte besser machen können. Die Frage ist, ob es heute Technologien gibt, die nachweislich bessere Outcomes ermöglichen – und wenn ja, ob man sich damit auseinandersetzt. Wichtig ist, nach vorne zu blicken und nicht über die Vergangenheit zu urteilen.
Wie können Behandler die mukosale Schutzbarriere überprüfen – über Sondieren?
Genau. In der Langzeitstudie der Universität Düsseldorf lagen die durchschnittlichen Sondierungstiefen bei drei Millimetern – das entspricht exakt der Definition eines gesunden natürlichen Zahns. Das bedeutet: Mit Symbionic Teeth gibt es jetzt eine Zahnersatzlösung, die einem natürlichen Zahn näherkommt als alles, was es bisher gab. Kein erhöhter Knochenverlust, keine tiefen Taschen – beides Dinge, die bei bisherigen Technologien als Kompromisse akzeptiert werden mussten.
Sind Symbionic Teeth also der „Missing Link“ zwischen natürlichem Zahn und Zahnimplantat?
Ich würde es so formulieren: Der natürliche Zahn bleibt das unerreichbare Ideal. Konventionelle Implantate sind gut – aber sie können die Schutzbarriere des Weichgewebes, die mit dem natürlichen Zahn verloren geht, nicht wiederherstellen. Bei Patent™ Symbionic Teeth wurde nachgewiesen, dass es möglich ist, die Schutzfunktion dieser Barriere mit einer Zahnersatzlösung wiederherzustellen. Das ist der medizinische Wert von Patent™ Symbionic Teeth, der bis heute einzigartig ist.
Was braucht ein Zahnarzt, um mit dem System arbeiten zu können?
Die Ergebnisse, die in den Studien erzielt wurden, wurden ausschließlich mit unseren Protokollen erzielt. Das heißt, wer diese Ergebnisse für seine Patienten reproduzieren will, muss diese Protokolle einhalten und darf nicht versuchen, die eigenen gewohnten Abläufe auf unser System zu über tragen. Es ist keine Hexerei, aber es erfordert Bereitschaft zur Umstellung. Wer diese mitbringt, kann mit unseren Schritt-für-Schritt-Anweisungen klar vorhersagbare Behandlungsergebnisse erzielen.
Letztes Wort – was sollen implantierende Zahnärzte aus diesem Gespräch mitnehmen?
Es geht nicht darum, die Vergangenheit schlechtzureden. Es geht darum, aufzuzeigen, was mit neuen Technologien heute möglich ist. Mit Symbionic Teeth gibt es jetzt eine Technologie für das Ersetzen von Zähnen,, die nachweislich eine mukosale Schutzbarriere erzeugt, sodass Plaque und Bakterien nicht in die Gewebe eindringen und Entzündungen des Weichgewebes sowie eine chronische Entzündung des Knochens generieren können. Die langfristigen ästhetischen und biologischen Ergebnisse, die dadurch möglich werden, sprechen für sich. Es geht nicht darum, die Vergangenheit schlechtzureden. Es geht darum, aufzuzeigen, was mit neuen Technologien heute möglich ist.
Marco Waldner ist CEO von Patent Medical. Das Schweizer Unternehmen entwickelt und vertreibt Patent™ Symbionic Teeth, eine Zahnersatzlösung, die nachweislich eine mukosale Schutzbarriere gegen Plaquemigration und Bakterien ausbildet.